Микрографическая хирургия по MOHS
Содержание:
Американская академия дерматологии в сотрудничестве с Американским колледжем хирургии Моса, Американским обществом дерматологической хирургии и Американским обществом хирургии Моса The American Academy of Dermatology, in collaboration with the American College of Mohs Surgery, the American Society for Dermatologic Surgery Association, and the American Society for Mohs Surgery, разработали алгоритм принятия решения о целесообразности микрографической хирургии по Мос в зависимости от клинической ситуации. Критерии оценки предусматривают порядок принятия решения по 69 наиболее часто встречающимся сценариям и ситуациям при базалиомах.
Микрографическая хирургия по Mosh показана и должна быть использована при следующих ситуациях:
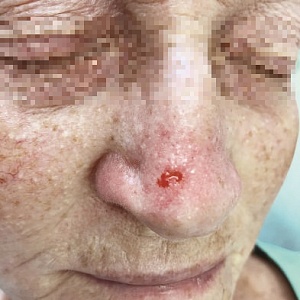
- Первичные базалиомы, встречающиеся на участках, которые, как известно, имеют высокую начальную частоту отказа лечения с использованием традиционных методов (анатомически сложные зоны, когда опухоль находится в проекции сосудов, нервных стволов, анатомически важных образований);
- Опухоли с плохо выраженными клиническими границами;
- Опухоли диаметром более 6 мм расположенные в любом месте лица;
- Опухоли с диаметром более 2 см;
- Опухоли с инфильтративным или морфеоформным (склеротическим) типами гистопатологического строения;
- Опухоли, возникающие в регионах, где желательно максимальное сохранение невовлеченной ткани, а также хороший косметический результат (включая, но не ограничиваясь этим, веки, нос, уши, губы).
Национальная онкологическая сеть (NCCN) рекомендует свой алгоритм принятия решения о целесообразности проведения микрографической хирургии по Мос или другими вариантами хирургической эксцизии с интраоперационным контролем полноты удаления опухолевой ткани.
Согласно рекомендациям NCCN микрографическая хирургия по Мос должна использоваться в любом случае, если имеется хоть один из нижеприведенных признаков:
- любой размер опухоли при локализации в Н-зоне области лица,
- опухоль более 6 мм при локализации в других зонах лица, волосистой части головы, гениталиях, пальцах, кистях рук и стопах,
- опухоль более 2 см при локализации на коже туловища и конечностей других локализаций,
- наличие предшествующей лучевой терапии,
- наличие иммуносупрессии и пересадки органов, агрессивный морфологический тип опухоли любого размера и любой локализации (кроме нодулярного и поверхностного типа),
- рецидивный очаг поражения,
- наличие наследственного синдрома (пигментная ксеродерма, синдром базально-клеточных невусов, синдром Горлина-Гольца).
Техника
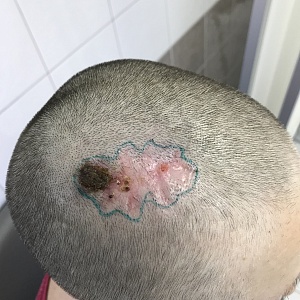
Операция Mosh включает удаление клинически видимой опухоли с захватом тонкого периферического края нормально появляющейся кожи вокруг дефекта около 1-2 мм. Опухоль иссекается в виде блюдца. Техника резекции осуществляется не под углом 90 градусов, как это принято при традиционной хирургической эксцизии, а под углом 45 градусов. Удаленный участок ткани в форме тарелки представляет собой опухолевую ткань и здоровую ткань, прилегающую к опухоли от полости дна и бокового края. Удаленная ткань разделяется и маркируется так, что всю поверхность со стороны дна и боковых внешних краев опухоли исследуют микроскопически.
При микрографической технике по Мос имеется возможность подвергнуть исследованию 100% поверхности опухоли. Техника позволяет минимизировать риск ошибки и риск рецидива за счет исследований всей поверхности со всех сторон. Использование методики быстрой заморозки и получения интраоперационных срезов позволяет исследовать ткань, пока пациент находится в ожидании в стационаре одного дня или даже амбулаторных условиях. Вся поверхность удаленной ткани подлежит микроскопическому исследованию.
Если при исследовании будет выявлена зона опухолевого роста по какому-либо краю, это будет сигналом к тому, чтобы хирург произвел следующий этап иссечения.
Последующие этапы иссечения осуществляются не по всей поверхности опухоли, а только в том направлении, где при микроскопии были выявлены опухолевые выросты. Количество этапов иссечения зависит от многих параметров. Этапы повторяют до тех пор, пока гистологически в краевой зоне резекции не будет определяться здоровая ткань. Величина отступа для последующих хирургических этапов зависит от микроскопической картины, наблюдаемой при каждом этапе исследования.После проведения надежной местной анестезии хирург удаляет клинически очевидную опухоль.
Затем хирург иссекает тонкий слой толщиной обычно около 1 мм видимо здоровой ткани. Место последующего удаления вглубь или по периферии, или в каком-либо направлении зависит от морфологической картины, получаемой на этапе исследования.
Общепризнано и является международным стандартом (включено в клинические национальные рекомендации большинства стран), что микрографическая хирургия Моса – наиболее эффективный метод лечения, поскольку позволяет достичь наименьшего риска рецидива по сравнению со всеми другими.
|
МЕТОД ЛЕЧЕНИЯ /РЕЗУЛЬТАТ |
МИКРОГРАФИЧЕСКАЯ ДЕРМАТОХИРУРГИЯ ПО MOHS |
|
КАК ВЫПОЛНЯЕТСЯ (ТЕХНИЧЕСКОЕ ОПИСАНИЕ) |
специальная хирургическая техника с минимальным повреждением здоровых тканей и интраоперационным контролем полноты удаления раковых клеток |
|
КТО ВЫПОЛНЯЕТ |
операционная бригада: онколог, пластический хирург, патоморфолог, техник |
|
ЧЕМ ВЫПОЛНЯЕТСЯ |
скальпель |
|
ДЛИТЕЛЬНОСТЬ ПРОЦЕДУРЫ, КУРСА |
3-4 и более часа |
|
ОГРАНИЧЕНИЯ К ПРИМЕНЕНИЮ |
нет |
|
ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ |
нет |
|
АНЕСТЕЗИЯ |
местная |
|
ОБЕЗБОЛИВАНИЕ ПОСЛЕ ПРОЦЕДУР |
не требуется |
|
ГИСТОЛОГИЧЕСКИЙ КОНТРОЛЬ И БИОПСИЯ |
во время удаления, надежно. Всегда - часть технологии |
|
ИНТРАОПЕРАЦИОННЫЙ КОНТРОЛЬ ПОЛНОТЫ УДАЛЕНИЯ ВСЕХ КЛЕТОК РАКА |
единственный метод при котором проводится |
|
ОЦЕНКА ГРАНИЦЫ ОПУХОЛИ И ЗДОРОВОЙ ТКАНИ |
во время операции |
|
ТИПИЧНЫЕ ОШИБКИ ВЫПОЛНЕНИЯ ПРОЦЕДУРЫ |
не соблюдение технологии |
|
НЕЖЕЛАТЕЛЬНЫЕ ПОСЛЕДСТВИЯ (ПОМИМО РИСКА РЕЦИДИВА) |
нет |
|
НЕОБХОДИМОСТЬ ПОВТОРНОЙ ПРОЦЕДУРЫ |
нет, выполняется однократно |
|
ПРИОРИТЕТ ПРИМЕНЕНИЯ ПО СТАНДАРТАМ NCCN |
высокий, в первую очередь |
|
ЧАСТОТА РЕЦИДИВА ПРИ ПЕРВИЧНОМ РАКЕ |
менее 1 % |
|
ЧАСТОТА РЕЦИДИВА ПРИ ПОВТОРНЫХ РАКАХ |
5,60% |
Ограничения
Хирургическое иссечение зависит от опыта хирурга. Это обусловлено тем, что те, кто более опытен, могут иметь больше практических знаний о возможных границах опухоли. Чтобы увеличить вероятность полного удаления опухоли, необходимо провести удаление не только видимой глазом опухолевой ткани, но также иссечь видимо здоровую ткань.
Это продиктовано необходимость удаления возможных опухолевых выростов за пределы видимых глазом границ опухоли. Здесь работает принцип - чем больше отступ от видимого края опухоли, тем меньше риск рецидива. Сложность могут представлять случаи, когда край нечетко контурирует, имеется рецидивный очаг, есть риск прорастания опухоли вглубь тканей.
Чем больше количество удаляемой клинически нормально выглядящей кожи, тем выше процент излечения, хотя более обширное удаление оставляет больший хирургический дефект и более низкий косметический результат у большинства пациентов. Кроме того, могут иметься определенные ограничения с достаточным отступом при локализации опухоли в области важных структурных образований лица: в области глаз, носа, губ, ушных раковин.
В большинстве случаев удаляется не менее 3-4 мм краевой зоны нормальной, клинически невовлеченной кожи. Другие авторы рекомендуют делать отступ не менее 5-6 и даже 10 мм. Такой отступ иногда не представляется возможным сделать при локализации в области кожи лица.
Патоморфологическая оценка полноты удаления иссеченной ткани при хирургической традиционной эксцизии может быть выполнена рутинным гистологическим исследованием с заливкой и получением парафиновых блоков и их последующем исследовании. Результаты рутинного морфологического исследования обычно становятся известных через несколько дней.
-
Микрографическая хирургия имеет самый высокий процент излечения при базально-клеточном раке кожи. Эффективность лечения достигает 99% при первичных опухолях и 93-95% для рецидивирующих очагах поражения. Это единственный метод, который может позволить эффективно избавиться от таких агрессивных морфологических типов базально-клеточного рака, как инфильтративный, микронодулярный, морфеаформный, других агрессивных вариантах и типа, а также при рецидивирующих очагах рака кожи.
Методика микрографической дерматологической хирургии позволяет исследовать почти 100% поверхности удаленной ткани. Для сравнения - при стандартной хирургической эксцизии с проведением рутинного гистологического исследования в парафине с вертикальными срезами по типу «нарезанного батона» мы имеем возможность исследовать лишь 1-5% поверхности удаленной ткани.
Поскольку при данном методе отступ от видимой границы опухоли осуществляется минимальный, то считается, что максимально сохраняются здоровые окружающие ткани. Это является особенно критичным при локализации опухолей в области кожи лица.
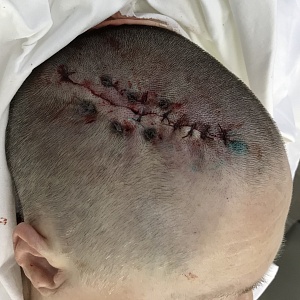
Как правило, удаление опухоли с использованием микрографической хирургии и пластическая операция по закрытию образовавшегося дефекта выполняются в один день. За редким исключением проведение пластических операций может быть осуществлено отсрочено (на следующий или даже через несколько дней).
Самое важное, микрофотографическое хирургическое удаление по методу Mohs имеет наилучшие долгосрочные показатели излечения по сравнению с любым другим методом лечения рака кожи.
При анализе 5-летних показателей рецидива при лечении неагрессивных морфологических форм базально-клеточного рака были получены следующие статистические данные:
- рецидивы возникли в 1% после микрофотографической операции Mosh в 7,5% после криохирургии;
- в 7,7 после элекрохирургии и кюретажа;
- в 8,7% после лучевой терапии;
- в 10,1% после традиционной хирургии.
В другом исследовании Malhotra et al. сообщили что в течение 5-лет рецидивы были установлены в 0% при первичных опухолях и в 7,8% при рецидивирующих агрессивных опухолях после микрохирургии Моса.
-
Основными недостатками операции Mosh являются его финансовые затраты и временные требования по сравнению со всеми другими методами лечения. Тем не менее, использование метода Mohs выгодно отличается от стандартного хирургического удаления и прочих методов лечения, если учитывать затраты, которые возникают на лечение рецидивов.
Использованная литература:
- Sterry W: European Dermatology Forum Guideline Committee. Guidelines: the management of basal cell carcinoma. Eur J Dermatol. 2006 Sep-Oct;16(5):467-75.
- Mohs surgery and histopathology : beyond the fundamentals / edited by Ken Gross, Howard K. Steinman. Cambridge University Press, 2009. 196 р.
- National Clinical Practice Guidelines in Oncology (NCCN Guidelines) Basal Cell Skin Cancer& version 1.2017.